MBAのDissertationを論文として学術誌に投稿しましたが、その続報です。
最初に投稿したのが、Social Science & Medicineでした。あえなくreject。
元Supervisorに相談してビジネスorマーケティング分野の雑誌にしてみたらと言われ、果敢にもJournal of Business Researchに挑戦→reject。
International Journal of Health Economics and Managementにtransferされ、なかなかReviewが始まらず3か月くらい経ってreject。
Health Care Management & Scienceに再投稿したところ、Editor in Chiefから「あなたの論文はうちよりもHealth Serviceに関連する雑誌に出した方がいいよ。」と丁重にreject。
Transferオプションがあったので、The Patient: Patient-Centered Outcomes ResearchにTransfer→Editorial rejection。査読にすら入らないならTransferを勧めないで欲しいものです。
論文の内容が、ビジネス・マーケティング・マネジメント・ヘルスサービス分野にそれぞれ少しずつ関係しているある意味中途半端な内容のためか、難しいようです。
論文を美しいBritish Englishに仕立ててくれたSheffield Hallam Universityの先生にも進捗状況を説明し、アクセプトされるまで投稿し続ける道を進むことになりました。
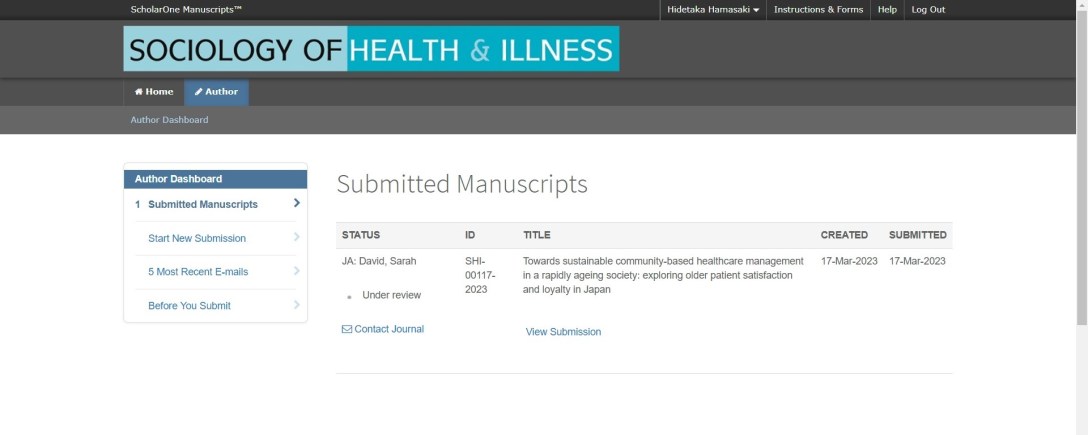
現在、Sociology of Health & Illnessにて査読中です。
予想はしていましたが、時間がかかりそうです。
医学と社会学とで論文投稿の御作法も微妙に違うことに気づきました。
Reference listの形式はすべての学術分野・雑誌で統一してほしい…いや、するべきではないのか。
MBAで同級生の人脈は築けませんでしたが、Dissertationを論文にすることでアカデミックな二人と貴重な人間関係を築くことができました。